Ålderskris: Vad kan Sverige lära av sjukvården i Japan?
Sveriges befolkning blir allt äldre. För att ha råd att möta den snabbt växande efterfrågan på välfärd krävs genomgripande reformer. I en ny rapportserie från Timbro och ECEPR visar Nima Sanandaji och Gabriel Heller-Sahlgren internationella exempel på hur privat finansiering kan avhjälpa sjukvårdens finansieringsproblem. Den första rapporten handlar om Japan.
Om rapportserien
Om författarna
Nima Sanandaji är teknologie doktor och vd för tankesmedjan European Centre for Entrepreneurship and Policy Reform.
Gabriel Heller-Sahlgren är forskare vid London School of Economics och Institutet för Näringslivsforskning. Han är även chefsekonom vid Centre for Education Economics och akademisk rådgivare vid tankesmedjan ECEPR.
Rapportserien ”Ålderskris – Internationella exempel på hur privat finansiering kan avlasta den offentliga välfärden” är framtagen i samarbete mellan tanke- smedjorna Timbro och European Centre for Entrepreneurship and Policy Reform (ECEPR). Serien ger internationella exempel på hur ett ökat inslag av privat finansiering kan bidra till att avhjälpa de problem som uppstår i den offentliga välfärden när andelen äldre växer. Rapporten om Japan är den första av tre rapporter.
Sammanfattning
Den svenska välfärdssektorn står inför ett långsiktigt finansieringsproblem. Kostnaderna för grundläggande välfärdstjänster som vård och omsorg stiger snabbare än den offentliga sektorns intäkter, vilket gör att den ekonomiska situationen snart kommer att bli ohållbar.
Forskning visar att finansieringsproblemet har två grundorsaker: 1) förändrad demografi, där en allt större andel av befolkningen blir äldre och därmed i behov av vård och omsorg och 2) att arbetsproduktiviteten inom offentligt finansierad välfärd inte ökar i samma utsträckning som i övriga delar av ekonomin.
I rapporten Spelregler för långsiktigt hållbar välfärd (Timbro) som utkom våren 2018 presenterade vi en sammanfattande kunskapsöversikt över ett stort antal studier som behandlar frågan om välfärdens finansieringsproblem. Utifrån denna publicerade vi sedan lösningsförslag på strukturella förändringar i välfärdssektorn som skulle förbättra produktivitetsutvecklingen .[1]
Den här studien tar fasta på det andra elementet i välfärdens långsiktiga finansieringsproblem, nämligen en åldrande befolkning. Det är väl etablerat att en ökande andel äldre i samhället – samt det faktum att dessa äldre människor lever allt längre och därmed ökar vårdbehovet – utgör en betydande belastning för de offentliga finanserna.
Rapporten tar avstamp i de erfarenheter som gjorts i ett land som redan lever i den verklighet som i princip alla svenska välfärdsprognoser varnar för: Japan. Trots en mycket problematisk demografi har landet ändå lyckats klara av att upprätthålla en fungerande och jämlik välfärd.
Till stor del beror detta på att den japanska vården i vissa avseenden ter sig väsentligt mer effektiv än den svenska. Trots att andelen äldre är betydligt högre i Japan än i Sverige är kostnaderna för vård och omsorg på samma nivå i de två länderna. Samtidigt levererar den japanska modellen mer vård för pengarna: exempelvis behandlar japanska läkare i snitt långt fler patienter än svenska läkare. Ingenting tyder samtidigt på att hälsoutfallen generellt är sämre eller mindre jämlika i Japan än i Sverige.
Samtidigt är Japans offentliga åtaganden vad gäller finansieringen av vården betydligt mindre än Sveriges. Medan 84 procent av den svenska vården finansierades offentligt år 2015 var motsvarande siffra i Japan 42 procent. Enskilda privata utgifter är ungefär lika låga i båda systemen – skillnaden består i stället av att Japan har en välutvecklad obligatorisk sjukförsäkringsmodell.
Inom ramen för systemet är alla anställda enligt lagen skyldiga att ha en sjukvårdsförsäkring via sin arbetsgivare. De flesta japaner betalar därför försäkringspremier via sin anställning. Japaner som saknar anställning kan i stället delta i ett offentligt program, som administreras av kommunsektorn. Samtidigt finns det lagar som hindrar vårdgivare att inte erbjuda vård till exempelvis låginkomsttagare. På så sätt når Japan alltså lika bra hälsoutfall, och i mångt och mycket bättre tillgång till vård, än Sverige – trots att landets offentliga vårdkostnader är hälften så stora.
Den japanska vården karaktäriseras också av stark konkurrens mellan olika utförare. År 2013 fanns endast 28 procent av sjukhussängarna i offentligt ägda sjukhus; en stor majoritet av vården drevs alltså privat. De privata sjukhusen ägs av olika slags företag och organisationer, även om just sjukhusen inte får drivas med vinstsyfte. Samtidigt är det konkurrensen – inte driftformen bland sjukhusen – som lyfts fram i forskningen kring vad som karaktäriserar det japanska sjukvårdssystemet.
Sedan försäkringsprogrammet infördes inom äldrevården år 2000 har konkurrensen ökat markant även där och både vinstdrivande samt icke-vinstdrivande organisationer erbjuder tjänster inom hemmet. Faktum är att hela 40 procent av organisationerna som erbjöd äldrevård i hemmet var vinstdrivande organisationer redan år 2003.
Överlag har sjukförsäkringsmodellen i Japan alltså ett omfattande element av konkurrens bland försäkringsgivare, vilket saknas i Sverige. Detta, i kombination med stor flexibilitet bland utförare och kostnadspress genom den nationella ersättningsmodellen, har skapat en effektiv modell för vård och omsorg där det offentliga åtagandet vad gäller finansiering är väsentligt mycket lägre än i Sverige.
Vår poäng är inte att Sverige ska kopiera Japan. Men för att säkra välfärden i framtiden krävs en ny svensk modell, som avlastar åtminstone en del av finansieringsbördan på privata aktörer utan att detta går ut över vårdens kvalitet eller jämlikhet. Vår studie visar att vi i utvecklingsarbetet för att ta fram denna modell åtminstone i viss utsträckning kan lära oss av Japans erfarenheter.
Åldrande befolkning pressar välfärdens ekonomi
En av de två huvudanledningarna till att Sveriges välfärdsmodell står inför långsiktiga finansieringsproblem är den ökande andelen äldre i samhället. Kopplingen mellan ökningen i andelen äldre och svårigheterna att få välfärdens finansiering att gå ihop har lyfts fram i ett flertal studier. Ett relativt tidigt exempel är den rapport som dåvarande Svenska Kommunförbundet publicerade år 2002 om finansieringsproblemet. Där förklarades:
Det har knappast undgått någon att den offentliga sektorn i allmänhet och kommunerna i synnerhet står inför stora ekonomiska utmaningar i framtiden. Det överskuggande problemet är den förskjutning som sker i befolkningens åldersstruktur mot en ökad andel äldre. Statistiska centralbyrån (SCB) räknar med att det under de närmaste 30 åren sker en fördubbling av antalet invånare i åldern 85 år och äldre. Samtidigt beräknas befolkningen i yrkesverksam ålder förbli i stort sett oförändrad.[2]
I kombination med bristen på effektivitetsförbättringar inom offentlig sektor förväntades den demografiska förändringen leda till att allt större andel av det värde som skapas av de som arbetar behöver gå till välfärdens finansiering. Utgångspunkten för beräkningarna i rapporten var att den offentliga konsumtionen skulle växa i samma takt som övriga ekonomin. Om så skedde skulle kommunalskatten behöva höjas till 50 procent i början på 2040-talet för att klara välfärdens finansiering. Vid nästa sekels början skulle den kommunala skatten behöva uppgå till hela 70 procent.[3] Dessa nivåer är i praktiken orimliga – inte minst sett till att även andra skatter som arbetsgivaravgift, konsumtionsskatter och statliga inkomstskatter belastar inkomsttagarna.
Långtidsutredningen 2008 tar också fasta på svårigheterna att klara den svenska välfärdsmodellens finansiering i en takt med en åldrande befolkning. Ett relevant mått är äldrekvoten, det vill säga andelen av den totala befolkningen som är 65 år och äldre. Denna andel förväntas enligt utredningen stiga från 17 procent av befolkningen år 2007 till 23 procent år 2050. Enligt utredningen kommer Sverige stå inför en utveckling där fler äldre i samhället driver på ökade kostnader i välfärden, samtidigt som utgifterna för den offentliga välfärden behöver begränsas. En tredje faktor är att högre levnadsstandard bland befolkningen kommer att leda till ökade förväntningar på välfärdstjänsternas omfattning och kvalitet.
Resultatet blir således högre kostnader på grund av förändrad demografi samt minskat utrymme för att hantera dessa kostnader. Långtidsutredningen föreslår därför ett skifte mot ökad privat finansiering för att lösa denna situation; en av Långtidsutredningens fyra huvudsakliga slutsatser är att tillsätta en utredning kring hur ökade inslag av privat finansiering skulle kunna införas i praktiken:
Utreda formerna för en ökad privat finansiering av välfärdstjänsterna. En ökad efterfrågan på höjd kvalitet i välfärdstjänsterna kommer inte kunna mötas inom ramen för nuvarande system. En brett sammansatt utredning bör tillsättas för att lämna förslag om ett långsiktigt stabilt finansieringssystem för välfärdstjänsterna.[4]
År 2009 publicerades en annan längre utredning kring ämnet, av Expertgruppen för Studier i Offentlig Ekonomi. Liksom i de tidigare studierna ligger fokus på hur finansieringen av välfärden ska klaras, givet låg produktivitetsutveckling i sektorn samt den ökande andelen äldre i samhället. I utredningen inkluderades ett räkneexempel med antagandet att konsumtionen av välfärdstjänster ökar åtminstone i samma takt som ekonomin växer. För att skattefinansiera en sådan utveckling skulle kommunalskatten fram till 2030 behöva höjas med cirka 11 procentenheter, till drygt 42 procent. För att klara denna utveckling föreslås en kombination av omprioriteringar i offentlig sektor samt att privat finansiering utnyttjas i högre utsträckning:
Ett par slutsatser kan därmed redan skönjas. Den ena är att det inte finns någon enskild åtgärd som kan säkerställa att medborgarnas framtida efterfrågan på välfärdstjänster kan tillgodoses. Det handlar om många åtgärder över ett brett fält och de måste implementeras med stor kraft. En annan slutsats, som kan anas, är att det kommer att krävas ökat medborgaransvar, det vill säga privat finansiering, för att nå den nämnda konsumtionsökningen.[5]
Senare studier pekar i samma riktning. Ett exempel är den studie som Konjunkturrådet vid Studieförbundet Näringsliv Samhälle (SNS) publicerade år 2014. För att klara utmaningen med välfärdens finansiering behövs ökade inslag av privat finansiering, slog forskargruppen fast.[6]
Långtidsutredningen från 2015 – som är publicerad under en socialdemokratiskt ledd regering till skillnad från utredningen 2008, som publicerades av en borgerlig regering – når intressant nog liknande slutsatser om behovet av privat finansiering. I utredningen står det att: ”Sverige [står] inför en situation där de offentliga finanserna av huvudsakligen demografiska skäl sätts under hård press åtminstone fram till 2040-talet.”[7] Resultatet blir omfattande underskott i offentliga finanser. Lösningen kan inte i huvudsak vara höjda skatter, då ytterligare höjningar av de redan höga skatterna underminerar Sveriges ekonomi. Det är uppenbart att författarna av utredningen upplever privat finansiering som en problematisk, men nödvändig, del av lösningen:
Ett alternativ till att möta en efterfrågan på förbättrade välfärdstjänster inom ramen för ett offentligt finansierat system är att en fortsatt utveckling av tjänsterna i huvudsak finansieras privat. Det kan också bli nödvändigt om efterfrågan på välfärdstjänster blir högre än vad som kan hanteras med offentligt finansiering ens med en mycket kraftig ökning av arbetsutbudet. Eftersom hushållens inkomster kommer att öka framöver skulle de i princip ha möjlighet att finansiera detta. En ökad privat finansiering är dock inte oproblematisk och skulle bl.a. få betydande fördelningseffekter. Även här kommer det att bli frågan om att prioritera.
Prioriteringarna mellan olika alternativ kommer inte att vara enkla och kommer inte att kunna ske utan målkonflikter. Valen och prioriteringarna kommer att vara många och effekterna av olika beslut ofta komplexa. Det kan handla om val mellan välfärdstjänster och transfereringar, mellan omsorg och utbildning, mellan pensioner och andra socialförsäkringar, mellan utgiftsminskningar och skatteökningar eller mellan arbete och fritid.[8]
I en ekonomirapport beräknar SKL att kostnaderna i kommuner och landsting är ”väsentligt snabbare än det reala skatteunderlaget från och med 2018”. Redan år 2021 kommer det att uppstå ett gap på hela 59 miljarder kronor mellan intäkter och kostnader i kommuner och landsting. Med nuvarande utveckling kommer alltså Sveriges välfärd att få en ohållbar ekonomisk situation. SKL förklarar: ”Det kommer bland annat att krävas omfattande effektiviseringar för att klara såväl ekonomin som kvalitet i verksamheterna.” För att klara ekonomin beräknas kommunalskatten att höjas med 2,35 procentenheter mellan 2017 och 2021.[9]
Ovanstående är ett urval av de flertal studier som under en längre tid har pekat på välfärdens långsiktiga finansiering. Problemformuleringen i studierna är i grunden densamma, och tar alla fäste på den demografiska utvecklingen. Flertal av studierna pekar också ut ökad privat finansiering som ett sätt att lösa välfärdens ekonomi. Något som hittills inte har diskuterats i välfärdsdebatten i Sverige är möjligheten att lära från ett land som redan har betydligt större äldre i samhället än Sverige – nämligen Japan.
Demografins utveckling i Sverige och Japan
I takt med att andelen äldre ökar i samhället förändras försörjningskvoten. Ett sätt att fånga denna utveckling är att se på äldreförsörjningskvoten, vilket är förhållandet mellan andelen äldre (65 år och över) samt personer i arbetsför ålder (20 till 64 år) i samhället. År 1950 utgjorde de äldre drygt 10 procent av befolkningen i Sverige medan de i arbetsför ålder var 61 procent av befolkningen. Äldreförsörjningskvoten var därmed 10,2/60,5 = 0,169 eller cirka 0,17. Under de kommande 50 åren minskade andelen i arbetsför ålder marginellt, till 59 procent av befolkningen år 2000. Samtidigt ökade andelen äldre till 17 procent av befolkningen. Äldreförsörjningskvoten ökade därmed till 0,30. UN DESA, den myndighet vid FN som sammanställer statistik om befolkningens utveckling, tar även fram projektioner kring den framtida utvecklingen. Myndigheten räknar med att Sverige år 2020 kommer att vara i ett läge då personer i arbetsför ålder utgör 57 procent av befolkningen medan de äldre utgör 20 procent. Äldreförsörjningskvoten förändras då till 0,36. Som visas i figur 1 förväntas denna utveckling pågå, tills kvoten år 2050 blir 0,46.[10]
Sverige går alltså från en situation där det för varje äldre finns cirka 6 personer i arbetsför ålder som bidrar till försörjningen, till ett läge där det för varje äldre finns cirka 2 personer i arbetsför ålder år 2050. Man bör ha i åtanke att allmänhetens hälsoläge också förändras i takt med att livslängden ökar. Det är nämligen inte bara fler levnadsår, utan också fler friska levnadsår, som adderas till den genomsnittliga personens livslängd i takt med utvecklingen. Därmed kan personer i ökad utsträckning ta hand om sig själva och förvärvsarbeta vid högre åldrar. En del av den samhällsekonomiska svårigheten att finansiera en åldrande befolknings behov löses därför av sig själv genom förändringen av befolkningens hälsoläge vid högre åldrar. Å andra sidan innebär utvecklingen med fler levnadsår att en högre andel äldre når upp till riktigt höga åldrar, där behovet av vård också blir mycket omfattande. Dessa effekter är svåra att fullt ut fånga i dessa beräkningar, men överlag råder det ingen tvekan om att den drastiska ökningen av äldreförsörjningskvoten sätter press på offentlig vård och omsorg.
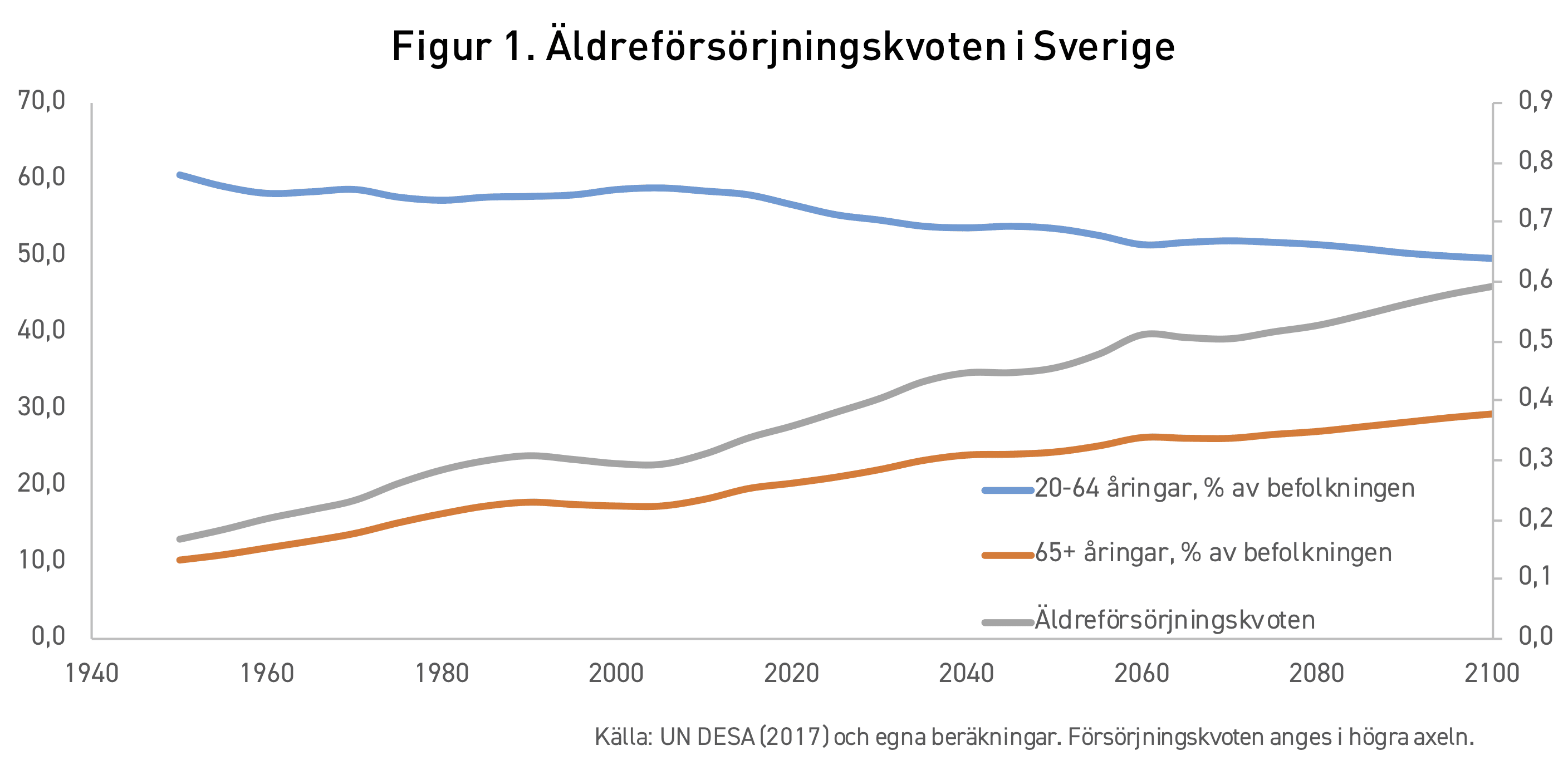
I Japan är förväntad livslängd vid födseln för närvarande 84,0 år jämfört med 82,7 år i Sverige.[11] Försörjningskvoten i Japan har historiskt dessutom förändrats snabbt på grund av låga födelsetal. Landets befolkning har därmed börjat krympa samtidigt som andelen äldre ökar. Detta skiljer sig avsevärt med situationen i Sverige, där födelsetalen bland de infödda ligger på en stabil nivå. Sveriges befolkning har dessutom ökat i takt med relativt hög invandring, medan Japan har tagit emot väldigt få migranter. Resultatet är att Japan ligger långt före Sverige sett till förändringen av försörjningskvoten.
Utvecklingen i Japan illustreras i figur 2. Till skillnad mot Sverige upplevde Japan först en ökning av andelen av befolkningen i förvärvsaktiv ålder, i takt med en snabb befolkningsökning under efterkrigstiden. När denna generation baby-boomers började gå i pension uppstod dock omfattande finansieringsproblem som ett resultat av minskat barnafödande. Vid millennieskiftet hade Japan därför en äldreförsörjningskvot på 0,27, det vill säga en något lägre nivå än Sverige. Den demografiska förändringen i befolkningen mot fler äldre accelererade dock mycket snabbare i Japan under kommande år. Vid 2010 hade Japan en äldreförsörjningskvot på 0,38 – vilket var högre än i Sverige där den var 0,31 vid samma tillfälle. År 2020 förväntas kvoten vara hela 0,52 i Japan, betydligt högre än 0,36 i Sverige.
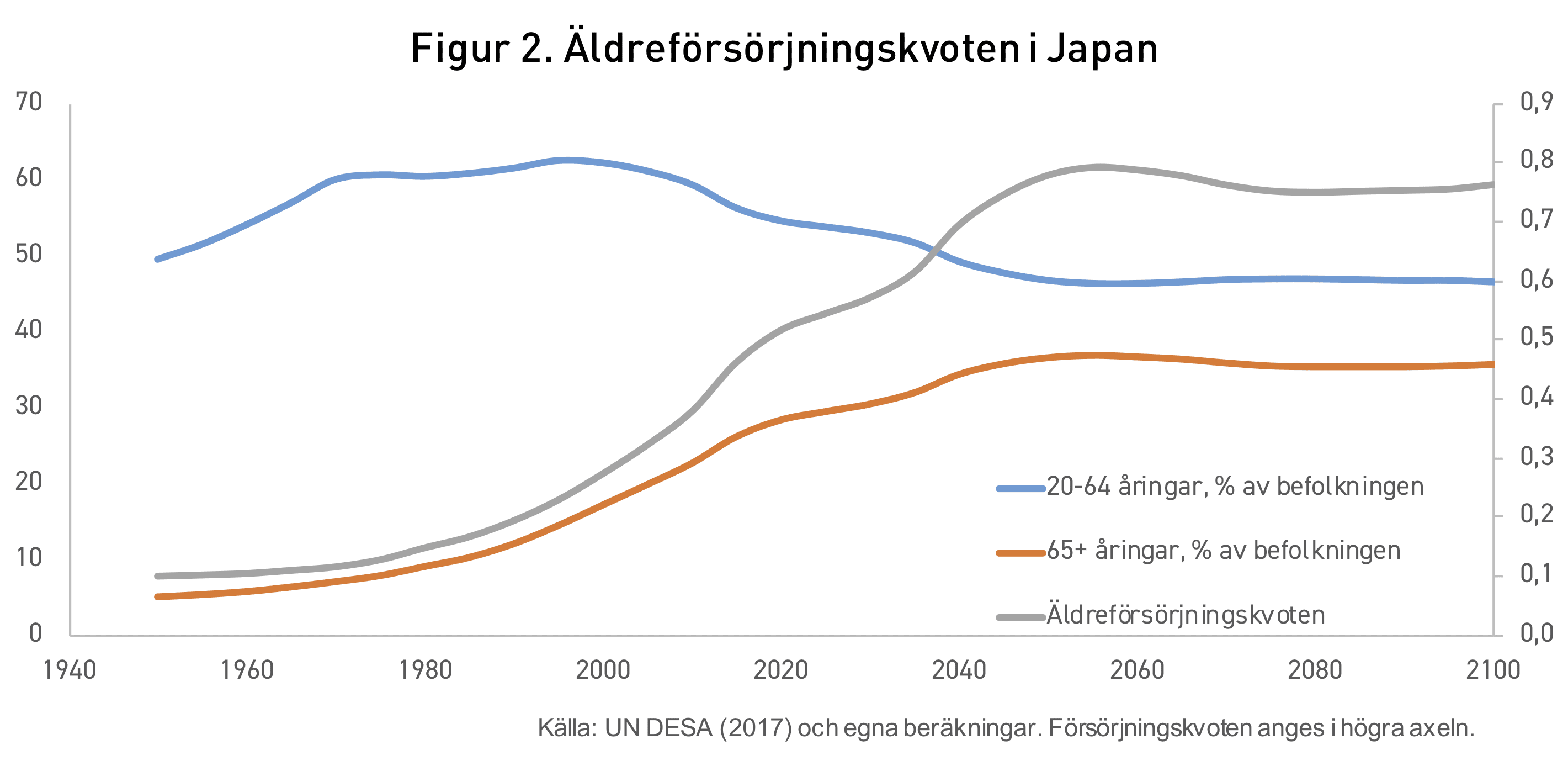
Befolkningsförändringen i Japan har haft omfattande effekt på landets samhällsekonomi. Den generella nivån av ekonomisk produktion har minskat, vilket beror på att landet upplever en betydande minskning av antalet i arbetsför ålder. I landet har så kallade ”gråa orter” vuxit fram – orter som dränerats på yngre och medelålders personer. De som bor kvar är i stor utsträckning äldre samt personer som jobbar inom äldreomsorgen.
Men trots dessa problem har Japan ändå lyckats klara av att ha en fungerande välfärd i form av sjukvård och äldreomsorg. I vilken utsträckning lyckas då Japan klara av välfärdens finansiering med bibehållen kvalitet? Svaret på denna fråga är relevant för Sverige, givet att Japan redan nu befinner sig vid den punkt som välfärdsprognoser i Sverige varnar för.
Japan ligger i topp sett till läkarbesök, Sverige i botten
Det råder ingen tvekan om att den japanska ekonomin lider av strukturella problem, kopplade till en krympande, yrkesför, befolkning samt en rad kostsamma stimulansåtgärder. Under 2017 uppgick statens skuldsättning till 50 procent av Sveriges BNP jämfört med 224 procent av Japans BNP.[12] Japan är den moderna ekonomi som har i särklass högst statlig skuldsättning i relation till landets ekonomiska produktion. Skuldsättningen har byggts upp under en längre tid, redan innan den demografiska krisen i landet var ett faktum. Sverige har i större utsträckning förlitat sig på strukturella ekonomiska åtgärder (till exempel liberaliseringar och privatiseringar) för att få fart på den ekonomiska utvecklingen.
Men sett till vård och omsorg klarar sig Japan relativt väl. Trots att andelen äldre är betydligt högre i Japan än i Sverige är kostnaderna för vård och omsorg på samma nivå i de två länderna. I Japan kombineras denna kostnadskontroll dessutom med hög kvalitet i de vårdtjänster som levereras.
I tabell 1 visas utgifterna på vård och omsorg i olika utvecklade länder, som andel av BNP. Som kan ses har USA de klart högsta utgifterna, då 17 procent av landets totala ekonomiska produktion spenderas på vård och omsorg. I Sverige uppgår utgifterna till 11 procent och i Japan till 10,9 procent av den ekonomiska produktionen. Med andra ord lägger Sverige och Japan i princip lika mycket pengar på vård och omsorg totalt sett.
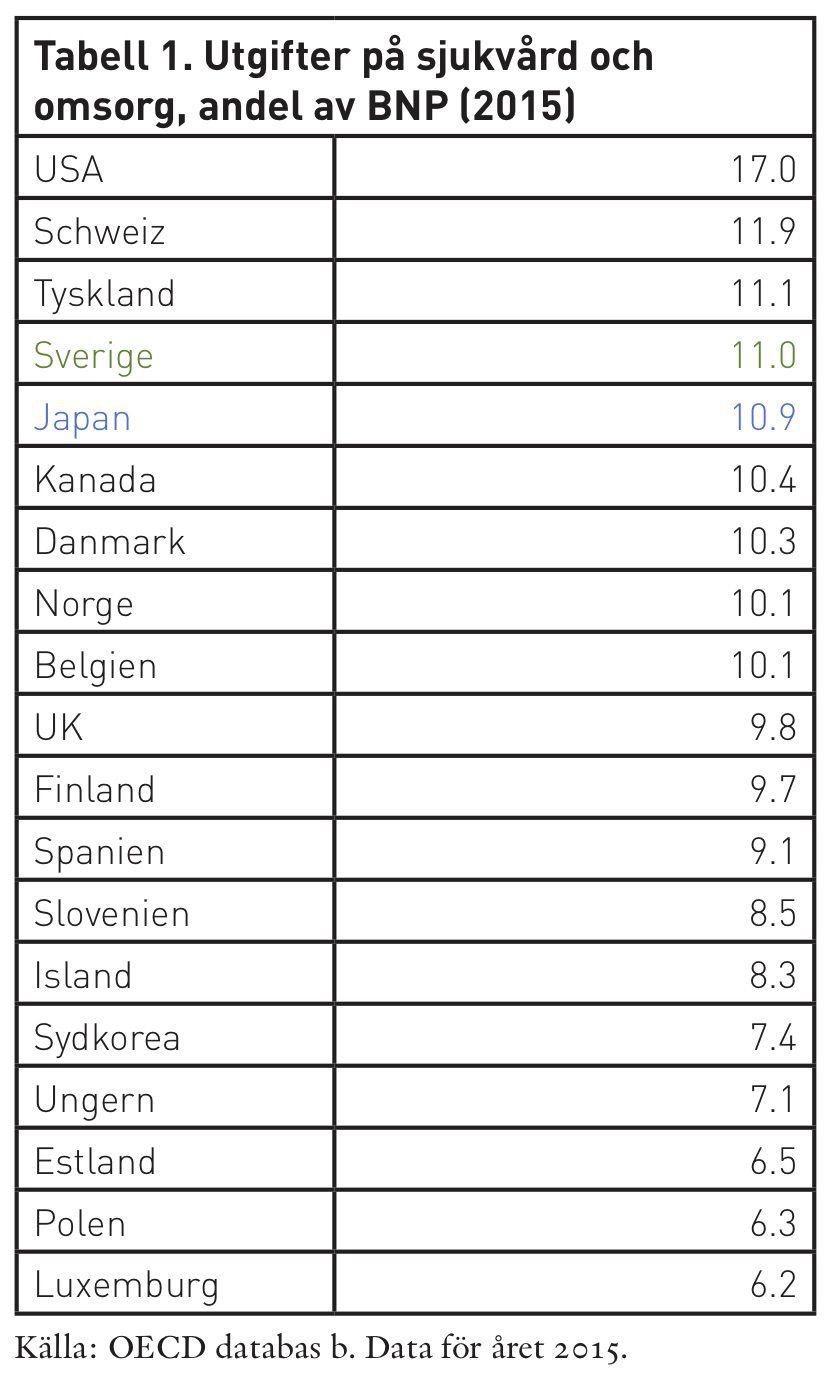
En tänkbar förklaring till att utgifterna är så lika skulle kunna vara att Japan trots en betydligt äldre demografi än Sverige når lägre kvalitet på den vård och omsorg som levereras, eller att systemet inte är tillgängligt för alla landets medborgare i samma utsträckning. Som OECD noterar i en genomgång av Japans hälsoutfall, publicerad 2017, har landet dock mycket goda utfall och en inkluderande modell.. Detta reflekterar en hälsovård som håller hög kvalitet vilket dock även höjer de samhällsekonomiska kostnaderna, då andelen av befolkningen som utvecklar olika ålderssjukdomar som demens är hög och växande. Fetma och alkoholmissbruk är dock begränsade i Japan, medan rökning är vanligare. Liksom i Sverige bidrar således befolkningens hälsosamma livsstil till goda hälsoutfall. Hälsovårdssystemet i Japan erbjuder enligt OECD:s granskning universell täckning, med relativt låga kostnader för brukaren. Primärvården är generellt av hög kvalitet och överlevnadsgraden vid cancer är hög. Japan har också en hög andel sjukbäddar per invånare, vilka i stor utsträckning används för långsiktig vård av äldre.[13]
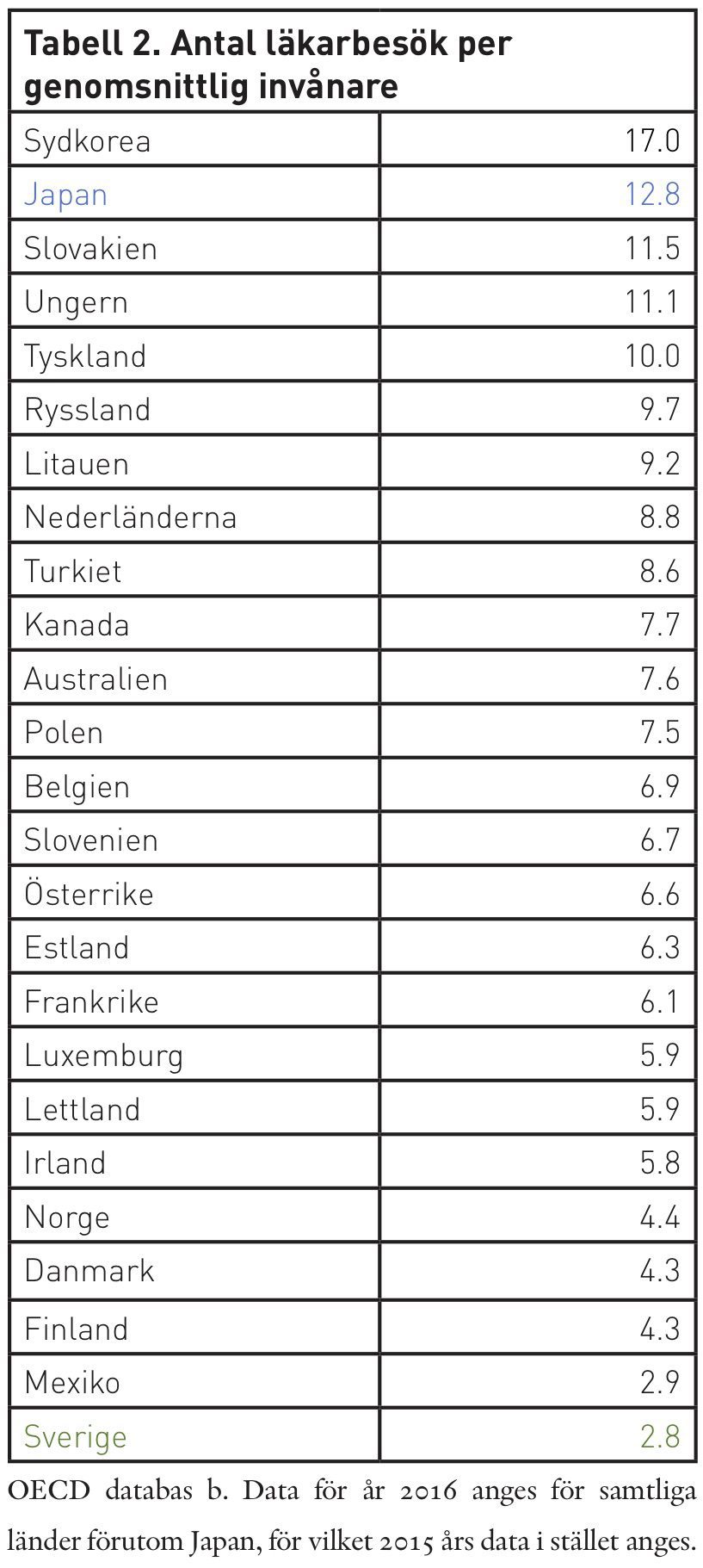
Japan är således ett land som har högre förväntad livslängd än Sverige och betydligt fler äldre i samhället – men som samtidigt lyckas hålla kostnaderna för sjukvård och omsorg av äldre på samma nivå som i Sverige. Hur lyckas landet med detta? De sjukvårdssystem som existerar i olika delar av världen är komplexa, vilket gör det svårt att jämföra dem rakt av. Samtidigt finns det grundläggande mått som kan användas för att mäta olika vårdsystems effektivitet. Ett av dessa mått är antalet läkarbesök per genomsnittlig invånare. Tabell 2 visar att Sverige hamnar i den absoluta botten bland de utvecklade länder för vilka OECD redovisar data i detta avseende. I Sverige gör den genomsnittliga personen 2,8 läkarbesök per år, vilket är knappt lägre än 2,9 läkarbesök i Mexiko och klart lägre än samtliga andra länder. Japan befinner sig samtidigt näst efter Sydkorea högst i jämförelsen, då den genomsnittliga japanen har 12,8 läkarbesök per år. För samma kostnad kan alltså en genomsnittlig Japan träffa sin läkare tio extra gånger jämfört med en genomsnittlig svensk.
Självklart existerar det inte ett direkt kausalt samband mellan antalet läkarbesök per år och sjukvårdens kvalitet, bland annat eftersom läkarbesökens kvalitet kan skilja sig åt. Inte heller finns det ett egenvärde i ett stort antal läkarbesök per år och person. Men mot bakgrund av Sveriges stora problem med köer i vården är det faktum att tillgängligheten är så god i Japan iögonfallande, i synnerhet mot bakgrund av att kostnadsnivån är i paritet mellan länderna.
Japanska läkare behandlar långt fler patienter
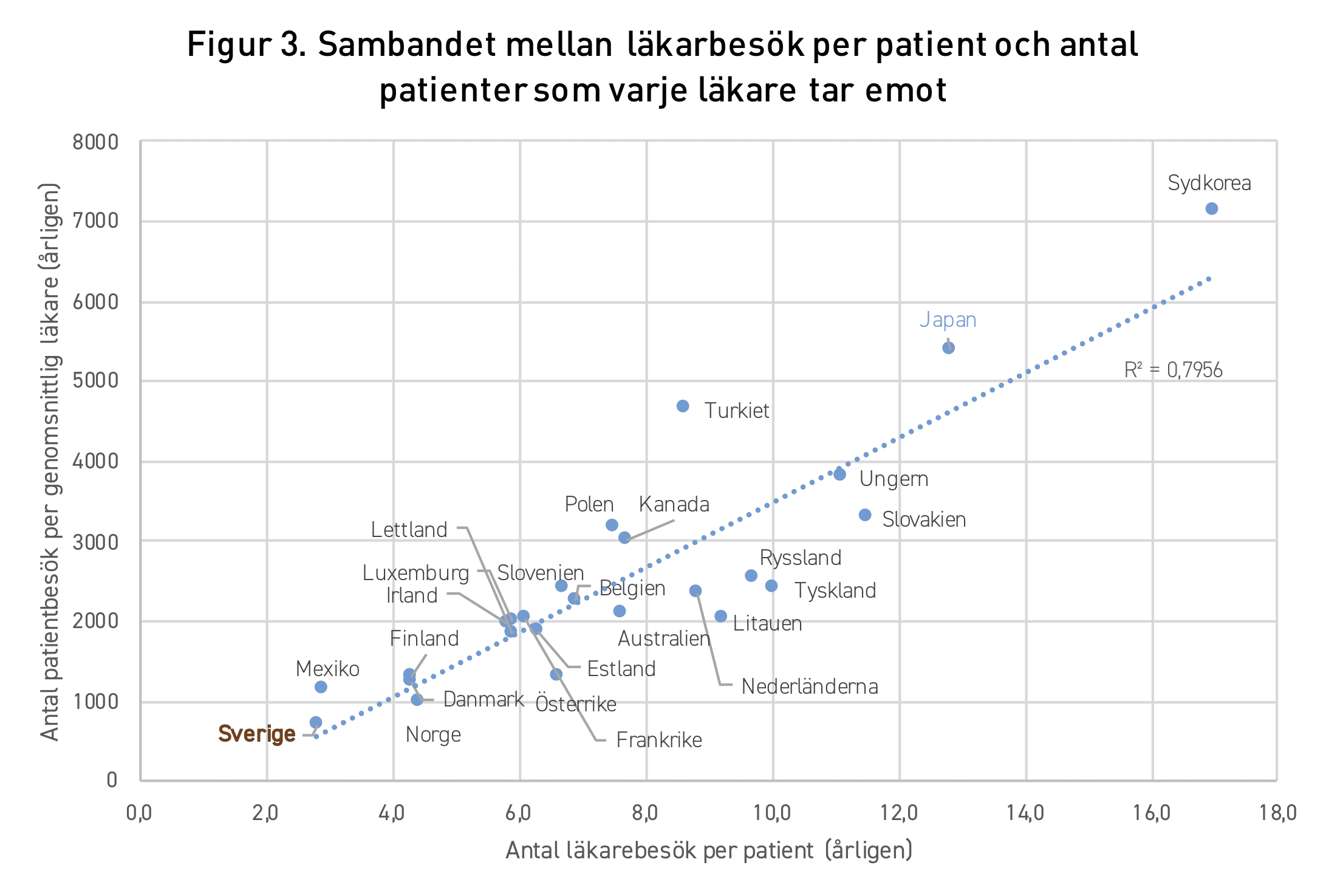
Hur kommer det sig att Japan – som har en högre andel äldre i samhället och 4,6 gånger fler läkarbesök per invånare – lyckas klara kostnaden för sjukvård och äldreomsorg på samma andel av BNP som Sverige? Måttet på behandlingar som utförs ger en intressant fingervisning: produktionen av vårdtjänster per läkare skiljer sig betydligt mellan de två länderna. I tabell 3 visas antal patienter som varje genomsnittlig läkare tar emot. Det visar sig att Japan återigen näst efter Sydkorea hamnar i toppen, med hela 5 385 patientbesök per läkare i genomsnitt. Sverige hamnar återigen i botten, med enbart 692 patienter på besök per läkare. Varje genomsnittlig läkare i Japan tar alltså emot 7,8 gånger så många patienter som i Sverige. Ett annorlunda sätt att formulera detta på är att räkna med 260 arbetsdagar per år. Detta grova mått indikerar att varje läkare i Sverige under en genomsnittlig arbetsdag tar emot 2,7 patienter. Det kan jämföras med 20,7 i Japan.
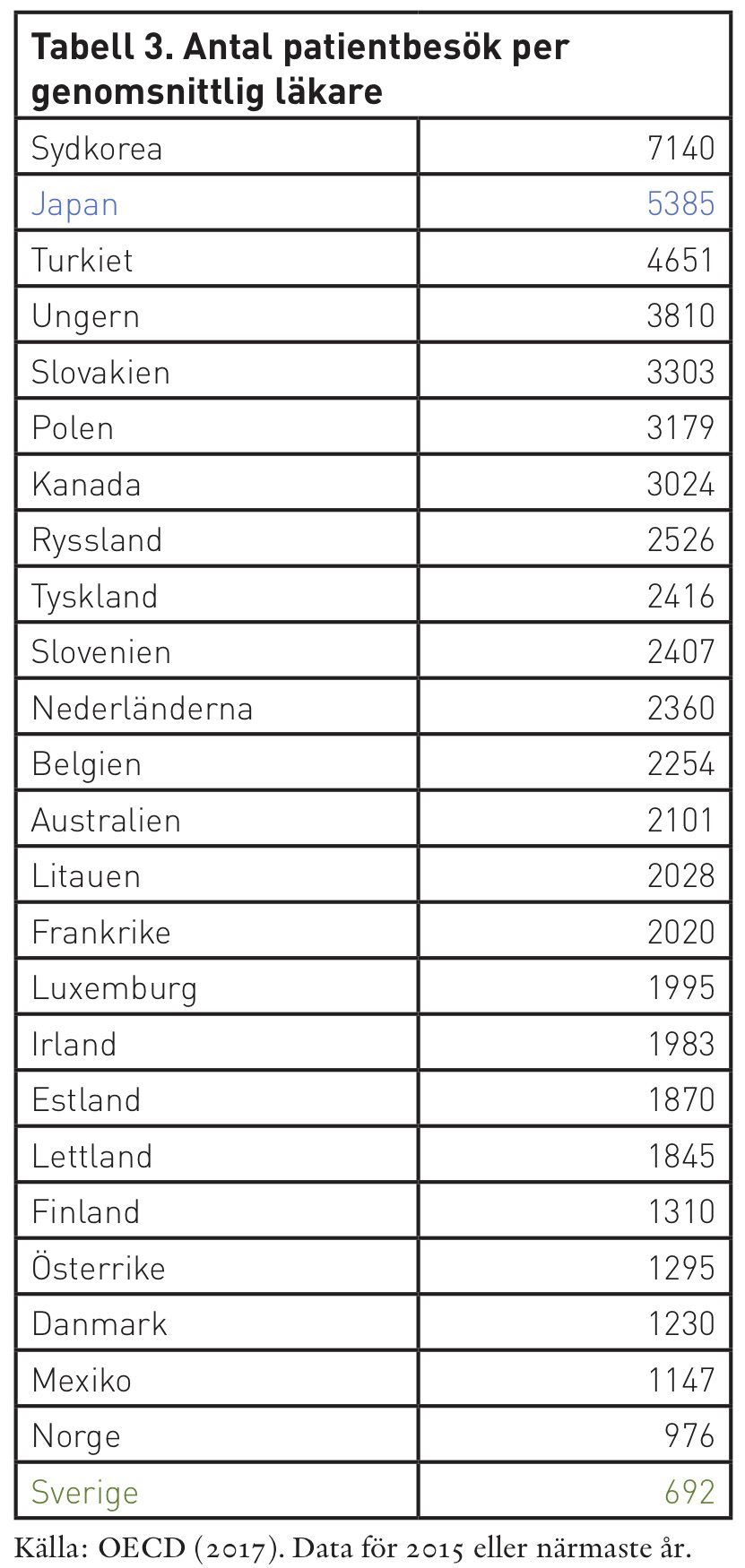
I figur 3 visas sambandet mellan antalet läkarbesök per genomsnittlig invånare samt antalet patientbesök per genomsnittlig läkare. Den internationella jämförelsen visar att dessa två värden samvarierar kraftigt: förklaringsvärdet är 80 procent. Att Sverige hamnar i botten sett till de båda måtten är en klar indikation på att vårdens resurser inte tas tillvara på ett bra sätt. Medan antalet läkarbesök naturligtvis inte bör ses som det enda som spelar roll vad gäller vårdens kvalitet, är det i varje fall en viktig parameter i sammanhanget. Trots allt är den välfärd som medborgarna förväntar sig att få möjligheten att träffa läkare vid behov; problemet med långa vårdköer i Sverige som skapas på grund av kapacitetsbrist är välkända. Lika tydligt är det att de långa köerna leder till att vårdens resurser ransoneras, på så vis att även personer i behov – inte sällan äldre – ofta behöver vänta länge på att få den vård de behöver.
Hälsoutfallen är jämförbara i Japan och Sverige
Totalt sett verkar Japan alltså vara mer effektivt när det gäller att utnyttja resurserna som går till vården, i varje fall när det gäller läkar- och patientbesök. Frågan är om hälsoutfallen är jämbördiga i de båda länderna. Trots svårigheter har forskare i en färsk jämförelse rankat vårdsystemen i 195 länder efter utfall kring diagnoser som ska kunna åtgärdas med vårdinsatser, exempelvis olika cancerformer, hjärtinfarkter och tuberkulos. År 2016 nådde Sverige och Japan i princip exakt samma övergripande poäng i denna ranking: 95 respektive 94. Mellan år 2000 och 2016, då Japans befolkning alltså åldrades väsentligt, ökade landets kvalitet med 7,2 poäng. Detta kan jämföras med den svenska som ökade med 3,1 poäng. Med andra ord råder det ingen tvekan om att hälsoutfallen totalt sett är jämförbara i Sverige och Japan.
Intressant nog har Japan också väldigt jämna hälsoutfall över hela landet. I studien analyserades skillnaderna i utfall mellan olika regioner i sju länder – och Japan visade sig ha mer jämlika utfall än både USA och England. Skillnaderna inom Sverige studerades inte, men då.[14] nivån är så pass jämnt fördelad mellan olika regioner i Japan kan Sverige per definition helt enkelt inte nå markant högre jämlikhet.
Totalt sett verkar det därför stå klart att den högre effektiviteten som Japan har uppnått vad gäller exempelvis andelen patientbesök per läkare inte innebär sämre hälsoutfall eller mindre jämlika utfall regionalt sett.
Japan har mer privat finansiering än Sverige – och även en stor portion privat drift
Den japanska finansieringsmodellen av vården har likheter med den svenska, men det finns också uppenbara skillnader. De två systemen jämförs i tabell 4. De totala resurserna som spenderas på vård och omsorg som andel av BNP är som redan noterats väldigt lika i de två länderna (11,0 procent i Sverige jämfört med 10,9 procent i Japan). Enskilda privata utgifter är också väldigt låga i båda systemen: 0,1 procent av BNP i Sverige jämfört med 0,2 procent i Japan. De kan därför båda anses vara universella modeller med begränsat inslag av privat finansiering som bekostas direkt av brukaren.

Den stora skillnaden är i stället att Japan finansierar hälften av det offentliga åtagandet direkt via den offentliga sektorn, och den andra hälften genom en modell där alla anställda enligt lagen är skyldiga att ha en sjukvårdsförsäkring via sin arbetsgivare. De flesta japaner betalar därför försäkringspremier via sin anställning. År 2006 finansierades därför 49 % av vården med försäkringspremier – som i praktiken delas mellan företagen och anställda – medan offentliga utgifter stod för 37 % och 14 % med avgifter som betalas av patienterna.[15] Japaner som saknar anställning kan i stället delta i ett offentligt program, som administreras av kommunsektorn. Samtidigt finns det lagar som hindrar vårdgivare att inte erbjuda vård till exempel låginkomsttagare. Patienter har också frihet att söka sig till olika läkare och sjukhus. Stora privata företag stängs ute från konkurrensen, men bland enskilda läkare finns omfattande konkurrens. Prisnivåer regleras i stort centralt, samtidigt som utförare har stor flexibilitet när det kommer till vilka vårdtjänster som erbjuds.[16]
Vården produceras med andra ord i ett system som karaktäriseras av konkurrens och en hög grad av privat drift. 2013 fanns endast 28 procent av sjukhussängarna i offentligt ägda sjukhus; en stor majoritet av vården drevs alltså privat. De privata sjukhusen ägs av olika slags företag och organisationer, men får inte drivas med vinstsyfte. Just konkurrensen – snarare än driftform – är ett inslag som har lyfts fram i forskningen kring vad som karaktäriserar det japanska sjukvårdssystemet.[17]
Även om sjukhus inte får drivas med vinstsyfte erbjuder vinstdrivande bolag äldreomsorg och andra vårdtjänster. Företaget Nichii Gakkan som grundades redan 1968 och har drygt 16 000 anställda erbjuder till exempel vård av äldre, medicinsk administration, service av sjukvårds faciliteter samt utbildning av vårdgivare. Medical Care Service Company är en annan aktör grundad 1999, med över 3 500 anställda som erbjuder äldreboenden i landet. De japanska företag som erbjuder äldreomsorg har en ekonomisk situation som möjliggör för dem att rikta in sig på internationell expansion, framför allt i grannlandet Kina som har en växande åldrande befolkning.[18]
Man skulle kunna tänka sig att en högre andel äldre i Japan får omsorg som bekostas av släktingar. Men de data som redovisas i tabell 4 inkluderar kostnader som hushåll betalar för äldreomsorgen. Faktum är att Japan numera har ett välutvecklat obligatoriskt försäkringssystem även för äldreomsorgen, med en väldigt liten andel direkt finansiering av brukarna. År 2000 instiftade nämligen Japan ett försäkringsprogram för äldrevård som liknar det i Nederländerna och Tyskland – och endast 10 procent av kostnaderna inom ramen för detta program finansieras av brukarna. Det är därför inte konstigt att andelen äldre som får vård i hemmet är ungefär lika stor i Japan som i Sverige. I Sverige fick cirka 11 procent av befolkningen över 65 vård i hemmet något decennium in på 2000-talet, medan cirka 10 procent av japaner över 65 fick sådan vård vid den tidpunkten. Sedan försäkringsprogrammet infördes har konkurrensen inom äldrevården ökat markant och både vinstdrivande och icke-vinstdrivande organisationer erbjuder tjänster inom hemmet.[19] Faktum är att hela 40 procent av organisationerna som erbjöd äldrevård i hemmet var vinstdrivande organisationer redan år 2003.[20]
Överlag har sjukförsäkringsmodellen i Japan alltså ett omfattande element av konkurrens bland landets många försäkringsgivare, vilket saknas i Sverige. Detta, i kombination med stor flexibilitet bland utförare och kostnadspress genom den nationella ersättningsmodellen, har skapat en effektiv modell för vård liksom omsorg där det offentliga åtagandet vad gäller finansiering är väsentligt mycket lägre än i Sverige.
Slutsats
Den svenska välfärden står inför ett långsiktigt finansieringsproblem. Kostnaderna för grundläggande välfärdstjänster som vård och omsorg stiger snabbare än den offentliga sektorns intäkter, vilket gör att den ekonomiska situationen snart riskerar att bli ohållbar. För att säkerställa en långsiktigt hållbar välfärd kommer ett visst mått av privat finansiering att bli nödvändig.
I den här studien har vi diskuterat hur Sverige i viss mån kan lära av ett land som sällan figurerar i välfärdsdebatten: Japan. På grund av en åldrande befolkning har Japan redan nu hamnat i en situation som Sverige står inför. Men trots detta har landet klarat av att behålla en fungerande och jämlik välfärd som står sig väl med den svenska.
Vad som är speciellt intressant är att Japans offentliga åtaganden vad gäller finansieringen av vården är mycket mindre än Sveriges. Medan 84 procent av den svenska vården finansierades offentligt år 2015 var motsvarande siffra i Japan 42 procent. Enskilda privata utgifter är ungefär lika låga i båda systemen – och skillnaden består i stället av att Japan har en välutvecklad obligatorisk sjukförsäkringsmodell. De flesta japaner betalar därför försäkringspremier via sin anställning.
Överlag har sjukförsäkringsmodellen i Japan också ett omfattande element av konkurrens bland olika utförare. Detta, i kombination med stor flexibilitet bland utförare och kostnadspress genom den nationella ersättningsmodellen, har skapat en effektiv modell för vård liksom omsorg där det offentliga åtagandet vad gäller finansiering är väsentligt mycket lägre än i Sverige.
Vår poäng är inte att Sverige ska kopiera Japan. Men för att säkra välfärden i framtiden krävs en ny svensk modell, som avlastar åtminstone en del av finansieringsbördan på privata aktörer utan att detta går ut över vårdens kvalitet eller jämlikhet. Vår studie visar att vi i utvecklingsarbetet för att ta fram denna modell åtminstone i viss utsträckning bör lära oss av Japans erfarenheter.
Noter
- Sanandaji och Heller Sahlgren (2018). ↑
- Svenska Kommunförbundet (2002), s. 5. ↑
- Ibid. ↑
- SOU 2008:105, s. 11. ↑
- Borg (2009), s. 49. ↑
- SNS (2014). ↑
- SOU 2015:104, s. 320. ↑
- Ibid., s. 296. ↑
- SKL, s. 9. ↑
- UN DESA (2017). Egen bearbetning av data. ↑
- Ibid. ↑
- OECD:s databas a. ↑
- OECD (2017). ↑
- GBD 2016 Healthcare Access and Quality Collaborators (2018). ↑
- Jones (2009), s. 10. ↑
- OECD (2015). ↑
- Thiessen och Kato (2017). ↑
- Financial Times (2018). ↑
- OECD (2013). ↑
- Haruko och Shimizutani (2005). ↑
Referenser
Financial Times (2018). ”Japan’s care providers see business opportunities in the region”, 2018-03-12.
GBD 2016 Healthcare Access and Quality Collaborators (2018). ”Measuring performance on the Healthcare Access and Quality Index for 195 countries and territories and selected subnational locations: a systematic analysis from the Global Burden of Disease Study 2016”. Lancet 391(10136): 2236-2271.
Haruko, Noguchi och Shimizutani (2005). ”Nonprofit and For- Profit Providers in Japan’s At-Home Care Industry: Evidence on Quality of Service and Household Choice”. Economics Bulletin 9(3): 1-13.
Jones, Randall S (2009). ”Health-Care Reform in Japan: Controlling Costs, Improving Quality, and Ensuring Equity”. OECD Economics Department Working Papers, No. 739, OECD Publishing, Paris.
OECDs databas a, Dataset: Public finance and fiscal policy, General government gross financial liabilities. (Gathered latest 2018-07-14.)
OECDs databas b. Dataset: Revenues of health care financing schemes. (Gathered latest 2018-07-14.)
OECDs databas c. Dataset: Doctors’ consultationsTotal, Per capita, 2017 or latest available. (Gathered latest 2018-07-14.)
OECD (2013). ”A Good Life in Old Age? Monitoring and Improving Quality in Long-Term Care”, Report, OECD Publishing. Se https://www.oecd.org/els/health-systems/Sweden-OECD-EC-Good-Time-in-Old-Age.pdf och https://www.oecd.org/els/health-systems/Japan-OECD-EC-Good-Time-in-Old-Age.pdf.
OECD (2015). ”OECD Reviews of Health Care Quality: Japan 2015: Raising Standards”.
OECD (2017). ”Health at a Glance 2017: OECD Indicators How does Japan compare?”.
Sanandaji, N. och G. Heller Sahlgren (2018). ”Spelregler för långsiktigt hållbar välfärd”, Timbro.
SKL (2017). ”Ekonomirapporten, oktober 2017 – Om kommunernas och landstingens ekonomi”.
SNS (2014). ”Konjunkturrådets rapport 2014”.
SOU 2008:105, ”Långtidsutredningen 2008 Huvudbetänkande”, Regeringen 2008.
SOU 2015:104. ”Långtidsutredningen 2015 Huvudbetänkande”, Regeringen 2015.
Svenska Kommunförbundet (2002). ”Kommunala framtider: en långtidsutredning om behov och resurser till år 2050”.
Thiessen, James H och Ken Kato (2017). ”Japanese healthcare: Fostering competition and controlling costs”, Healthcare Management Forum 30(4): 175-180.
UN DESA (United Nations, Department of Economic and Social Affairs) (2017). Population Division, World Population Prospects: The 2017 Revision, specialdata inhämtad och analyserad från myndigheten. (Data hämtades 2018-07-12.)